Bệnh lý hiếm gặp và biến cố bất ngờ
Nguyễn Khánh Nguyên là một cậu bé hiền lành, ngoan ngoãn, học giỏi. Hơn 2 năm trước, khi chơi thể thao, con thường có hiện tượng mệt nhiều, chóng mặt. Cho con đi kiểm tra, gia đình bất ngờ khi các bác sĩ chẩn đoán bị con dị dạng động tĩnh mạch (AVM) tủy cổ bẩm sinh, vị trí C1-C3, một căn bệnh hiếm gặp và vô cùng nguy hiểm. Bố của cậu bé, một bác sĩ ngoại khoa, đưa con đi thăm khám nhiều nơi, phần lớn đều khuyên về theo dõi, giữ gìn, tránh vận động mạnh. Bởi đây là bệnh hiếm gặp, tỷ lệ can thiệp chỉ 50-50, thậm chí không ai nói trước điều gì có thể xảy ra.
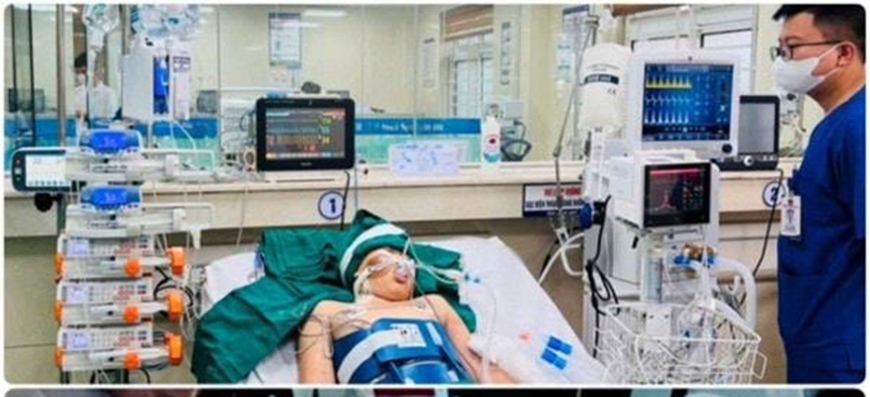 |
Bệnh nhân đến cấp cứu ở Bệnh viện Bạch Mai trong tình trạng hôn mê sâu. Ảnh: Bệnh viện Bạch Mai
|
Chiều 17-2-2025, trong lúc đang chơi đùa ở nhà với bà, không có dấu hiệu gì báo trước, cậu bé đột ngột nằm gục xuống, mất ý thức, ngừng tuần hoàn. Tại Trung tâm Y tế huyện Thanh Ba, tỉnh Phú Thọ sau 2 phút cấp cứu khẩn trương, tim cậu bé đập trở lại nhưng cậu bé rơi vào hôn mê sâu, phổi phù nặng, huyết áp tụt, suy hô hấp nặng phải thở máy, dùng vận mạch. Hình ảnh chụp não cho thấy xuất huyết quanh cuống não và não thất IV do vỡ AVM tủy cổ, một tình huống vô cùng nguy kịch, thách thức mọi giới hạn của y học. Bệnh nhân được chuyển lên tuyến trên, Bệnh viện Đa khoa tỉnh Phú Thọ để can thiệp.
Tại Bệnh viện Đa khoa tỉnh Phú Thọ, bệnh nhân được đặt máy theo dõi áp lực nội sọ, hạ thân nhiệt trung tâm đảm bảo hạn chế tổn thương, lọc máu. Sau đó, Bệnh viện Đa khoa tỉnh Phú Thọ đã liên hệ hội chẩn khẩn với Trung tâm Hồi sức tích cực, Bệnh viện Bạch Mai.
Với sự chỉ đạo trực tiếp của PGS, TS Đỗ Ngọc Sơn, Giám đốc Trung tâm, phương án hỗ trợ tuần hoàn ngoài cơ thể (VV-ECMO) được chỉ định kịp thời, giúp duy trì sự sống cho bệnh nhi trước khi chuyển về Bệnh viện Bạch Mai.
Khi chuyển về Bệnh viện Bạch Mai ngày 19-2-2025, bệnh nhân được kết nối với hàng loạt thiết bị y tế: Máy thở, ECMO, máy theo dõi áp lực nội sọ, an thần sâu. Phổi phù nặng, viêm phổi biến chứng ARDS, xuất huyết não ở vị trí thân não, tiên lượng rất nặng.
Trước ca bệnh này, hội chẩn toàn viện đã đưa ra chiến lược điều trị toàn diện: Kiểm soát phù não, điều trị ARDS, chống nhiễm khuẩn, kiểm soát thân nhiệt, đồng thời đề xuất can thiệp nút mạch AVM - một quyết định táo bạo giữa muôn vàn rủi ro. Đây là can thiệp có mức độ rủi ro rất cao do vị trí AVM nằm sâu vùng cổ. Kết quả nút thành công sẽ giúp kiểm soát nguy cơ xuất huyết tái phát, tạo tiền đề cho quá trình hồi phục của bệnh nhân.
Chiều 21-2, các bác sĩ thực hiện can thiệp thành công, giành lại sự sống cho bệnh nhi. Những ngày tiếp theo là chặng đường đầy nỗ lực của toàn bộ ekip hồi sức tích cực: Từ giảm phù phổi, kiểm soát huyết động, chống nhiễm trùng đến từng bước cai ECMO, máy thở. Ngày 25-2, bệnh nhân tỉnh, nhận biết được người thân; ngày 27-2 rút ECMO; và đến ngày 6-3, toàn bộ thiết bị hỗ trợ được tháo bỏ. Bệnh nhân hồi phục ngoạn mục, nhận thức tốt, chức năng vận động cải thiện từng ngày. Cậu bé được chuyển viện về tuyến dưới để phục hồi chức năng.
Đến ngày 26-6, sau hơn 4 tháng kể từ ngày xảy ra biến cố, bệnh nhân đã hoàn toàn hồi phục về sức khỏe, trí tuệ, ký ức.
Tình người trong hành trình y học
Trong bức thư cảm ơn đầy xúc động gửi tới Bệnh viện Bạch Mai, bố của bệnh nhi viết: “Không có lời nào diễn tả được hết lòng biết ơn của chúng tôi. Nếu bố mẹ sinh ra con lần đầu, thì chính các thầy cô, các y, bác sĩ Bệnh viện Bạch Mai đã tái sinh con tôi lần thứ hai”.
Đằng sau một ca bệnh hiểm nghèo, một hành trình gian nan giữa ranh giới sự sống và cái chết, không chỉ là chuyên môn, sự phối hợp nhịp nhàng giữa các cá nhân, đơn vị mà còn là tinh thần nhân văn, tận tâm của người thầy thuốc.
Câu chuyện về phép màu thần kỳ cứu sống bệnh nhi này chính là câu chuyện về hành trình “không buông tay, tận dụng tối đa từng cơ hội dù nhỏ nhoi nhất để cứu sống người bệnh”. Đó là “phép màu” từ chính đôi tay và trái tim y đức, giá trị cốt lõi làm nên uy tín và y hiệu của Bệnh viện Bạch Mai.
Bài, ảnh: NGUYỄN HÀ
* Mời bạn đọc vào chuyên mục Y tế xem các tin, bài liên quan.