Nỗi đau của người bệnh mắc tan máu bẩm sinh
20 tuổi nhưng Đào H.G. (quê ở Vĩnh Phúc) nhìn chỉ như một cô bé mới hơn 10 tuổi với chiều cao khoảng 1,4m, nặng 35 kg. Gương mặt em còn bị biến dạng nặng nề, xương đầu to, trán dô và phần xương mũi gần như không còn nhìn thấy. Phát hiện bị bệnh tan máu bẩm sinh từ khi mới 3 tháng tuổi nhưng do hoàn cảnh gia đình khó khăn, không được đi điều trị nên đến năm 6-7 tuổi, Đào H.G. bắt đầu bị biến dạng xương mặt. Thời gian gần đây, em được đưa đi viện truyền máu và thải sắt nhưng tình trạng biến dạng đã không thể cải thiện được nữa.
Có 2 con cùng bị bệnh tan máu bẩm sinh, chị Lò T. H. (Sơn La) tháng nào cũng phải đưa con vào Viện Huyết học-Truyền máu Trung ương điều trị. 10 năm trước, chị suy sụp tới mức không còn thiết tha bất cứ điều gì khi nghe tin 2 con trai cùng mang căn bệnh phải truyền máu suốt cuộc đời.
Khi tới Trung tâm Thalassemia, Viện Huyết học-Truyền máu Trung ương, chị Lò T. H. được các y, bác sĩ tư vấn và nhìn thấy nhiều em bé bị bệnh tan máu bẩm sinh như con mình được điều trị tốt, không còn phải chịu nhiều biến chứng, có thể đi học bình thường, chị dần dần lấy lại hy vọng. Dù kinh tế khó khăn nhưng gia đình chị vẫn cố gắng đưa con đi viện, truyền máu và thải sắt đều đặn.
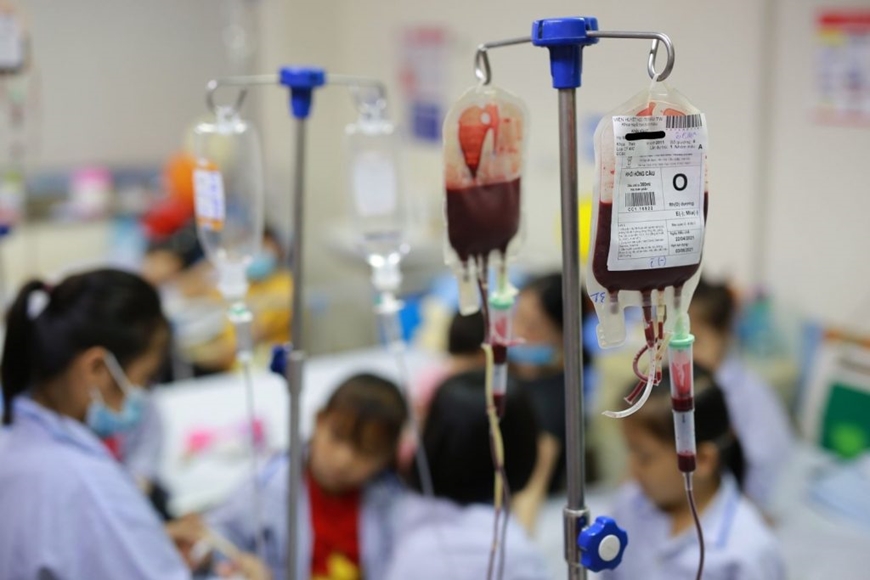 |
| Người bệnh Thalassemia cần định kỳ truyền máu (khối hồng cầu), thải sắt và điều trị biến chứng tại các bệnh viện. Ảnh: Viện Huyết học-Truyền máu Trung ương |
Phòng bệnh tan máu bẩm sinh bằng cách nào?
Bệnh tan máu bẩm sinh là bệnh lý di truyền phổ biến nhất trên thế giới, ước tính 7% dân số toàn cầu mang gen và bị ảnh hưởng bởi bệnh lý này. Khi cả vợ và chồng cùng mang gen bệnh sẽ có nguy cơ sinh con bị bệnh. Bệnh đã và đang ảnh hưởng nghiêm trọng tới chất lượng dân số và giống nòi, gây ra nhiều gánh nặng cho gia đình, xã hội.
Những con số về bệnh tan máu bẩm sinh tại Việt Nam thực sự đáng báo động. Tất cả 63 tỉnh và 54 dân tộc đều có người mang gen bệnh, với tỷ lệ mang gen bệnh hơn 13% (khoảng 14 triệu người); có dân tộc tỷ lệ mang gen bệnh tan máu bẩm sinh lên tới 30-40%, riêng dân tộc Kinh là khoảng 9,8%.
Bệnh tan máu bẩm sinh có hai biểu hiện nổi bật là thiếu máu và ứ sắt trong cơ thể. Người bệnh mức độ nặng nếu không được điều trị kịp thời sẽ dẫn đến các triệu chứng nặng như: Biến dạng xương mặt (trán dô, mũi tẹt), suy tuyến nội tiết, chậm phát triển, suy gan, xơ gan, suy tim… thậm chí có nguy cơ tử vong.
Theo Tiến sĩ, bác sĩ Nguyễn Thị Thu Hà, thời gian gần đây, rất nhiều em bé bị bệnh tan máu bẩm sinh được điều trị tốt nên tình trạng biến dạng xương giảm rõ rệt. Tại Trung tâm Thalassemia, có nhiều bệnh nhi phát triển thể lực như trẻ em khỏe mạnh cùng lứa tuổi. Bên cạnh đó, các cơ quan chức năng và nhiều tỉnh, thành phố ngày càng quan tâm hơn tới công tác truyền thông, tư vấn và sàng lọc gen bệnh tan máu bẩm sinh. Tuy nhiên, ở nhiều nơi, đặc biệt ở vùng sâu, vùng xa, người dân vẫn chưa tiếp nhận được thông tin về bệnh và chưa có thói quen khám sức khỏe trước khi kết hôn. Trong thời gian tới, công tác phòng bệnh tan máu bẩm sinh cần được đẩy mạnh hơn nữa để giảm dần tỷ lệ những em bé sinh ra bị căn bệnh này.
Phòng bệnh tan máu bẩm sinh là phòng để không sinh ra những đứa trẻ bị bệnh, giảm dần tỷ lệ di truyền gene bệnh trong cộng đồng. Biện pháp then chốt, hiệu quả để phòng bệnh là xét nghiệm máu, ngay từ giai đoạn tiền hôn nhân và sàng lọc trước sinh với những người mang gene bệnh để sinh ra những đứa con khỏe mạnh không mắc bệnh tan máu bẩm sinh Thalassemia.
CHÂU ANH
* Mời bạn đọc vào chuyên mục Y tế xem các tin, bài liên quan.