Động kinh vốn là căn bệnh ít được nói đến, nhưng hệ lụy của nó đối với bệnh nhân và gia đình là rất lớn. Cơn co giật có thể ập đến bất kỳ lúc nào, làm gián đoạn học tập, công việc, thậm chí gây chấn thương, suy giảm trí tuệ. PGS, TS Dương Đức Hùng, Giám đốc Bệnh viện Hữu nghị Việt Đức chia sẻ, trong nhiều thập niên, người mắc bệnh động kinh tại Việt Nam chủ yếu được kiểm soát bằng thuốc, theo dõi cơn và hỗ trợ phục hồi. Nhưng phần lớn bệnh nhân không được điều trị bài bản, dẫn đến tỷ lệ kháng thuốc cao. Khi đã kháng thuốc, phẫu thuật là con đường duy nhất có thể mang lại kết quả. Tuy nhiên, để phẫu thuật thành công, bác sĩ phải xác định chính xác vùng sinh cơn trong não bộ-nơi các tín hiệu điện bất thường khởi phát. Đây là nhiệm vụ cực kỳ khó, đặc biệt khi hình ảnh MRI không phát hiện rõ tổn thương, cơn xuất phát từ vùng sâu hoặc nhiều vị trí.
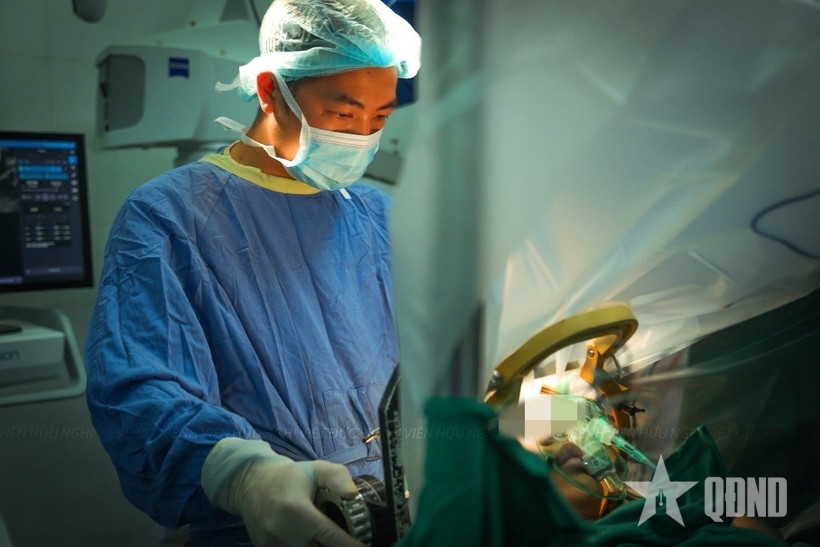 |
| Một ca phẫu thuật thần kinh tại Bệnh viện Hữu nghị Việt Đức. Ảnh do Bệnh viện cung cấp |
PGS, TS Đồng Văn Hệ, Phó giám đốc Bệnh viện Hữu nghị Việt Đức, Chủ tịch Hội Phẫu thuật thần kinh Việt Nam cho biết, 10 năm qua, Trung tâm Phẫu thuật thần kinh của Bệnh viện Hữu nghị Việt Đức đã khám và sàng lọc hàng trăm nghìn lượt người bệnh động kinh, trong đó có rất nhiều trường hợp động kinh phức tạp. Các bác sĩ đã thực hiện hơn 150 ca phẫu thuật động kinh kháng thuốc với tỷ lệ kiểm soát cơn lên tới 80%, một con số rất khả quan trong khu vực.
PGS, TS Đồng Văn Hệ cho biết thêm, bước tiến quan trọng đang thay đổi cục diện điều trị động kinh kháng thuốc trên thế giới chính là kỹ thuật SEEG. Đây là phương pháp đặt các điện cực sâu xuyên qua sọ, đi vào các cấu trúc não khó tiếp cận như hải mã, hạnh nhân, thùy đảo hay các vùng sâu ở mặt trong bán cầu. Kỹ thuật này cho phép ghi lại hoạt động điện não 3 chiều, chính xác, liên tục trong nhiều ngày để truy tìm mạng lưới khởi phát cơn. Khác với phương pháp đặt lưới điện cực bề mặt, vốn chỉ nhìn thấy lớp vỏ não, SEEG thâm nhập được toàn bộ không gian sâu, phát hiện những ổ động kinh phức tạp mà các phương pháp truyền thống không thể nhìn tới. Tỷ lệ biến chứng của SEEG được ghi nhận thấp, khoảng 1-2%, chủ yếu là chảy máu nhỏ hoặc nhiễm trùng quanh điện cực. Hiện nay, chi phí cho kỹ thuật SEEG khá cao, nhưng công nghệ này đang giúp phân loại chính xác bệnh nhân có thể phẫu thuật và quyết định hướng mổ. Áp dụng phương pháp này là điều kiện bắt buộc tại các trung tâm ngoại khoa lớn trên thế giới và Việt Nam đang bước vào giai đoạn đầu của quá trình này.
Theo các chuyên gia, ý nghĩa của công nghệ này là tìm ra vùng sinh cơn và là nền tảng cho các biện pháp điều trị tương lai như: Cắt bỏ vùng tổn thương, đốt bằng nhiệt, kích thích não sâu hoặc các thủ thuật bảo tồn khác. Nếu ứng dụng rộng rãi, số lượng bệnh nhân hưởng lợi sẽ rất lớn, giảm gánh nặng kinh tế, xã hội và y tế.